Alertan médicos españoles sobre riesgo de trombosis a causa de confinamiento
Como consecuencia del aislamiento y factores de riesgo que pueda presentar cada paciente, se prevé que en corto plazo puedan aumentar los casos trombóticos de lo normal entre la población general.

MADRID.- Independientemente de que estos eventos trombóticos se esperen con más frecuencia entre la población general tras el período de confinamiento, el sedentarismo obligado, también hay que tener en cuenta que se está viendo que muchos pacientes durante la convalecencia de COVID-19 pueden padecerlos de igual manera y como secuela de la infección.
“Según las publicaciones científicas actuales, se observan mayores episodios de trombosis tanto arterial como venosa, especialmente pulmonar a corto plazo, posiblemente como consecuencia de una suma de factores que pueden prologarse en el tiempo, y producir más eventos trombóticos de forma más tardía en el confinamiento prolongado”, indica en una entrevista con Infosalus el coordinador nacional del grupo de trabajo de Vasculopatías de SEMERGEN, el doctor Manuel Frías Vargas.
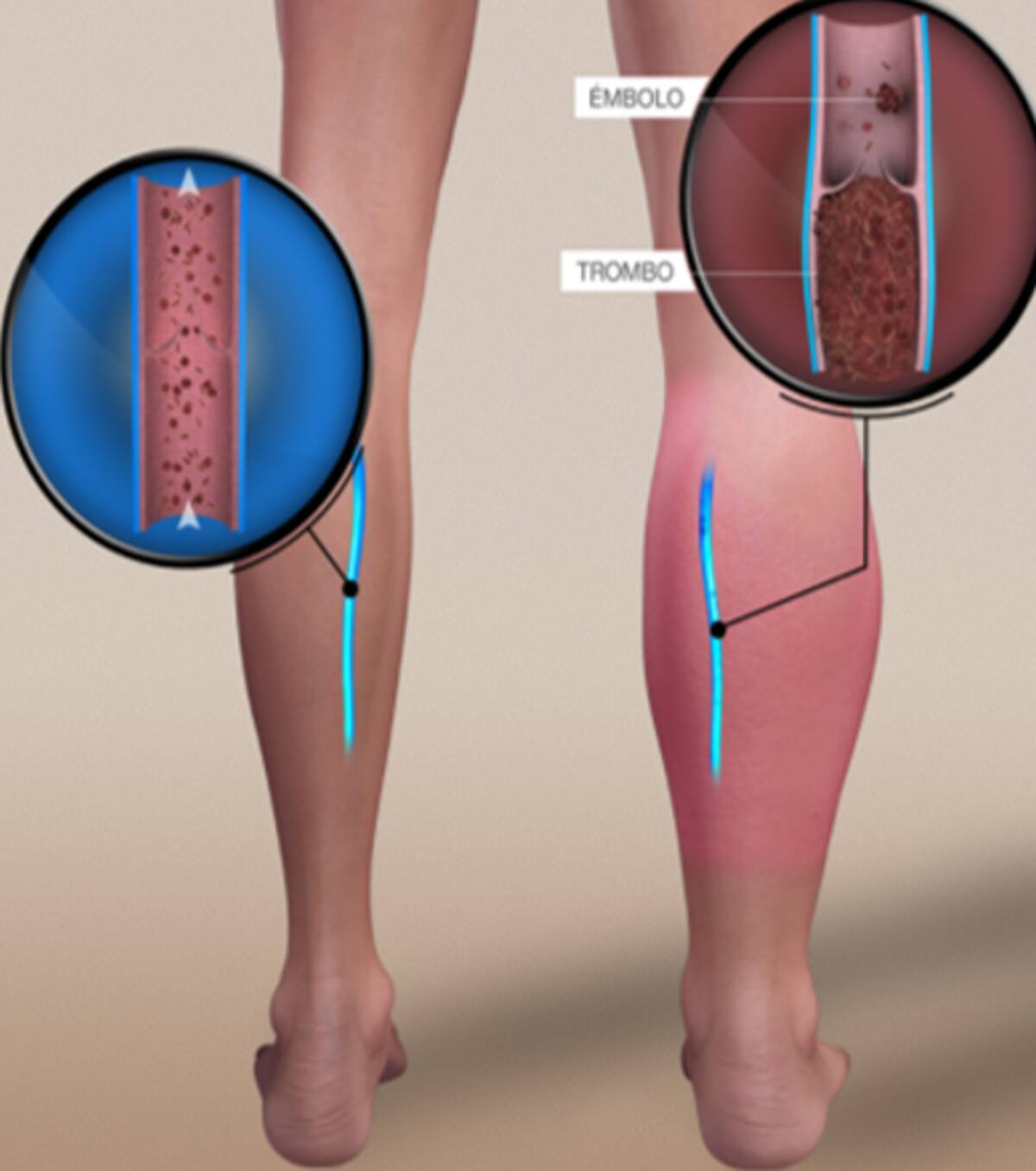
Según explica la doctora Olga García Vallejo, miembro del mismo grupo de trabajo de SEMERGEN, la trombosis es la formación de un coágulo de sangre o trombo en el corazón o en el interior de un vaso sanguíneo, ya sea arterial o venoso, y que puede progresar dificultando el flujo de sangre.
“Supone una situación de gravedad extrema, pues el territorio obstruido dejará de recibir irrigación sanguínea, produciéndose así isquemia (detención y disminución de la sangre) y muerte de los tejidos corporales”, advierte.
La doctora de Familia del Centro de Salud Comillas (Madrid) añade que, además, el trombo formado se puede romper y circular por el torrente sanguíneo hacia un territorio alejado, donde acabará impactando y produciendo una embolia, habitualmente en el territorio pulmonar, “provocando una patología llamada ‘tromboembolia pulmonar’, un proceso médico grave y que puede llevar a la muerte del paciente”, según alerta.
La doctora García Vallejo detalla que se pueden originar por diferentes mecanismos, siendo los principales la lesión en la pared vascular; el flujo sanguíneo enlentecido, por ejemplo en pacientes encamados en un postoperatorio, o cuando se utiliza una férula de yeso; así como la alteración de los factores de la coagulación sanguíneos, con mayor tendencia a la coagulación de la sangre.
¿Cómo sospechar de ello? Entre los principales síntomas de la trombosis destacan: Dolor espontáneo y a la palpación sobre la extremidad afectada, que aumenta al ponerse en pie y al intentar caminar, y que rara vez afecta a ambas piernas; edema más o menos intenso en función de la localización de la obstrucción; sensación de empastamiento muscular y un cierto grado de impotencia funcional; cambios de coloración en forma de eritema o de cianosis; así como aumento de la temperatura local.
La trombosis: cuidado con la ausencia de síntomas
Es más, el doctor Juan Peiró, miembro del mismo grupo de trabajo de SEMERGEN y médico de familia del Centro de Salud Ponent (Islas Baleares), llama la atención sobre el hecho de que “en un número nada despreciable de ocasiones”, hasta en el 30-40% de los casos, la trombosis no produce síntomas.
En el caso de la embolia pulmonar, el doctor apunta que los signos más habituales son: Dificultad respiratoria que aparece de forma súbita; dolor o molestia en el pecho que empeora con la respiración profunda o con la tos; mareos o desmayos; taquicardia; hemoptisis (expectoración de sangre desde los pulmones); o fiebre entre otros.
“Los síntomas y signos de la trombosis venosa superficial aparecen de forma aguda, pero a nivel más local y superficial. Producen dolor localizado y, a menudo, se palpa la vena endurecida y dolorosa al tacto, como un cordón en tensión, que se extiende a lo largo de la vena superficial afectada, con calor y enrojecimiento en la zona”, remarca Peiró.
A diferencia de lo que ocurre en la trombosis venosa profunda, la trombosis de las venas superficiales no produce hinchazón del miembro afecto y, en caso de producirlo, dice que es mínimo, superficial y localizado.
“Las trombosis venosas superficiales se pueden propagar al sistema venoso profundo, asociándose a trombosis venosa profunda y a embolismo pulmonar, por lo que también pueden ser potencialmente graves si no se tratan”, advierte.
¿Qué hacer para prevenir la trombosis?
Entre los factores de riesgo a la hora de padecer una trombosis, el doctor Manuel Frías Vargas apunta a: Trastornos genéticos de la coagulación; historia personal o familiar de trombosis previa, o bien de cirugía reciente, especialmente si es de cadera, rodilla o pélvica; embarazo, parto y puerperio; la edad, ya que a mayor edad aumenta el riesgo, sobre todo a partir de los 60 años; obesidad; tabaquismo; enfermedades autoinmunes como el lupus, y la enfermedad inflamatoria intestinal.
A su vez, dice que se encontrarían la insuficiencia cardíaca, la enfermedad pulmonar, la presencia de venas varicosas o enfermas, historia personal de cáncer, anticonceptivos hormonales con estrógenos o terapia hormonal sustitutiva, la falta de ejercicio o el sedentarismo, situaciones de inmovilización o de reposo prolongado, la predisposición como la diabetes mellitus, hipertensión arterial, dislipemia, entre otros.
“Los hombres y las mujeres mayores tienen aproximadamente el mismo riesgo de sufrir una trombosis venosa profunda (TVP). Sin embargo, en edades más jóvenes es más frecuente en mujeres que en hombres”, precisa el doctor Frías Vargas.
A la hora de prevenir las trombosis, el médico de familia mantiene que se pueden evitar de forma general siguiendo una serie de sencillas recomendaciones:
- Estimular el ejercicio y evitar el sedentarismo. Caminar favorece la activación de la bomba plantar y el retorno venoso.
- Después de una cirugía, intentar ponerse en movimiento lo antes posible.
- Hidratarse adecuadamente.
- Evitar estar mucho tiempo de pie o sentado de manera estática. Cambiar de posición a menudo.
- Tumbarse y elevar las piernas, de vez en cuando, para favorecer el retorno venoso.
- Evitar el tabaco y el sobrepeso. Hacer cambios en los estilos de vida y conseguir que estos cambios sean saludables: disminuir el consumo de sal, de grasas saturadas, potenciar la dieta mediterránea, etc.
- Utilizar ropa cómoda y holgada.
- Evitar traumatismos y también evitar cruzar las piernas.
- Evitar el uso de anticonceptivos orales que lleven estrógenos en caso de tener otros factores de riesgos asociados, como por ejemplo el tabaco. Si existen factores de riesgo se deberá consultar con el médico.
- Aplicar agua tibia en las extremidades. El frío favorece la vasoconstricción de las venas, y con ello favorece el retorno venoso.
Con información de Noticias Televisa
Sigue nuestro canal de WhatsApp
Recibe las noticias más importantes del día. Da click aquí

 Grupo Healy © Copyright Impresora y Editorial S.A. de C.V. Todos los derechos reservados
Grupo Healy © Copyright Impresora y Editorial S.A. de C.V. Todos los derechos reservados